Метаболически ассоциированная жировая болезнь печени – хронические проблемы с печенью, которыми страдает четверть мира

Метаболически ассоциированная жировая болезнь печени (МАЖБП, также – НАЖБП, неалкогольная жировая болезнь печени, или ЗПСМД – заболевания печени, связанные с метаболической дисфункцией) – это широко распространенное хроническое заболевание, в основе которого лежит нарушение обмена веществ. Заболевания печени, связанные с метаболической дисфункцией, включают в себя простую жировую инфильтрацию (доброкачественное состояние накопления жира, называемое стеатозом печени) и метаболический стеатогепатит, который иногда называют стеатонекрозом – менее распространенный, но более опасный вариант течения заболевания, поскольку изменения при нем могут стимулировать стеллатные клетки печени, что в итоге приводит к фиброзу, а также к циррозу и портальной гипертензии. Кроме того, МАЖБП повышает вероятность развития гепатоцеллюлярной карциномы.
Неприятной особенностью метаболически ассоциированной жировой болезни печени является ее преимущественно бессимптомное течение, а также крайне широкая распространенность. Так, на данный момент частота ее выявления в мире превышает 20%, и эта цифра растет из года в год. Несколько недавних исследований оценивают распространенность заболевания среди взрослых в 30–33%1.
Основным контингентом пациентов являются мужчины в возрасте 40–60 лет. Большая часть таких больных имеет ожирение, сахарный диабет 2-го типа (или нарушение толерантности к глюкозе), дислипидемию и/или метаболический синдром2.
Основным признаком МАЖБП является стеатоз печени, который диагностируют, когда в гепатоцитах накапливается более 5% жира, что подтверждается с помощью методов визуализации или гистологического исследования, при этом у пациента отсутствуют данные анамнеза касаемо чрезмерного употребления алкоголя, вирусного гепатита и/или таких факторов, как прием стеатогенных препаратов. МАЖБП тесно связана с другими метаболическими нарушениями, особенно наличием резистентности к инсулину, сахарным диабетом 2-го типа и ожирением. С ростом распространенности метаболических расстройств с каждым годом растет и заболеваемость МАЖБП, что еще больше повышает вероятность развития у таких пациентов сердечно-сосудистых заболеваний и смерти.
Почему формируется метаболически ассоциированная жировая болезнь печени
Согласно современным представлениям этиология и патогенез МАЖБП рассматриваются в рамках концепции «множественных параллельных ударов». Согласно этой модели, развитие и прогрессирование заболевания происходят в результате взаимодействия множества генетических, средовых и адаптационных факторов, к которым относятся как специфические генетические полиморфизмы (например, гена PNPLA3) и эпигенетические модификации, так и особенности рациона (например, преобладание в диете насыщенных жиров и фруктозы), гиподинамия, ожирение, инсулинорезистентность, дисрегуляция продукции адипокинов, липотоксичность, окислительный стресс, а также дисбиоз кишечника (синдром избыточного бактериального роста в тонкой кишке).
Основными причинами на данный момент считаются:
- Нездоровый образ жизни.
- Высококалорийное питание, избыточное потребление насыщенных жиров, рафинированных углеводов, подслащенных сахаром напитков, высокое потребление фруктозы и «западная» диета, что связано с увеличением массы тела и развитием ожирения. Активное потребление фруктозы особенно повышает риск развития стеатогепатита и выраженного фиброза.
- Генетические факторы (ассоциация с геном PNPLA3 как модификатор тяжести заболевания; наличие гена TM6SF2; аллель rs738409 гена PNPLA3 как маркер восприимчивости к МАЖБП и развития фиброза у детей и подростков с ожирением)3.
Формирование заболевания
Развитие МАЖБП тесно связано с нарушением поглощения глюкозы - в частности, с метаболическим синдромом, который определяется при наличии любых трех из следующих пяти проявлений: нарушенная гликемия натощак или сахарный диабет 2 типа, гипертриглицеридемия, низкий уровень липопротеинов высокой плотности (ЛПВП), скорректированный по полу, увеличенная окружность талии, скорректированная по этнической принадлежности, и высокое артериальное давление. Именно поэтому Клинические рекомендации EASL–EASD–EASO по диагностике и лечению неалкогольной жировой болезни печени рекомендуют всем пациентам с метаболическим синдромом проводить диагностику МАЖБП и, наоборот, всех пациентов с МАЖБП проверять на наличие метаболического синдрома.
Стеатоз печени развивается по многим причинам, включает множество различных биохимических механизмов и вызывает различные типы повреждений печени. Патофизиология включает собственно накопление жира (стеатоз), воспаление и, часто, фиброз. Стеатоз – это результат накопления триглицеридов в гепатоцитах. Возможные механизмы развития стеатоза – снижение синтеза липопротеинов очень низкой плотности (ЛПОНП) и повышение синтеза печеночных триглицеридов (возможно, за счет снижения окисления жирных кислот или повышения количества свободных жирных кислот, поступающих в печень). Перекисное окисление липидов, вероятно, вызывает воспаление из-за повреждения клеточных мембран. Такие изменения могут стимулировать стеллатные клетки печени, что в итоге приводит к фиброзу4.
Накопление инертных триглицеридов в печени сопровождается нарушением энергетического обмена и способности инсулина подавлять продукцию глюкозы и липопротеинов очень низкой плотности в печени, что приводит к гипергликемии, гипертриглицеридемии и гиперинсулинемии.
При избытке углеводов отмечается их превращение в жирные кислоты путем липогенеза de novo, которые могут генерировать липотоксические вещества, включая лизофосфатидилхолин, лизофосфатидную кислоту, церамиды и диацилглицеролы. Продолжительная продукция этих веществ вызывает стресс эндоплазматического ретикулума, воспаление, митохондриальную дисфункцию, повреждение гепатоцитов и выработку профиброгенных активаторов звездчатых клеток печени.
Диагностика заболевания
На данный момент считается, что проводить скрининг заболевания нецелесообразно, так как биопсия печени (т.н. «золотой стандарт» диагностики МАЖБП) может давать осложнения, а
прогностическая значимость неинвазивных методов диагностики низкая. Тем не менее, скрининг рекомендуется в случаях наличия ряда наследственной патологии типа дефицита лизосомной кислой липазы.
Базисом диагностики МАЖБП является наличие доказанного стеатоза печени в сочетании с одним из следующих критериев: избыточная масса тела/ожирение, наличие сахарного диабета 2 типа, признаки метаболической дисрегуляции. Биопсия печени имеет решающее значение в диагностике – это единственный надежный способ отличить ее жировую инфильтрацию от стеатогепатита, несмотря на ограничения, связанные с погрешностью забора материала.
Что же касается неинвазивных методов диагностики МАЖБП, то одним из самых ранних маркеров оценки стеатоза печени является определение индекса ожирения печени (FLI), определяемого на основе измерения индекса массы тела, окружности талии, уровня триглицеридов в сыворотке крови и γ-глутамилтрансферазы. Значение показателя FLI <30 исключает наличие ожирения печени, 30–60 – свидетельствует о возможном наличии стеатоза и необходимости дальнейших исследований, ≥60 – об определенном прогнозе развития стеатоза. Недостатком этого метода является его недостаточная точность прогнозирования развития стеатоза и невозможность провести классификацию рисков развития заболевания.
Также используют и шкалу стеатоза печени при МАЖБП NLFS, в основу которой положены оценка уровня трансаминазы АСТ и ее соотношения с другим ферментом – АЛТ. Чувствительность этого метода диагностики составляет 86%, специфичность – 71%. Расчет индекса стеатоза печени (HIS) производят на основе показателей АЛТ, АСТ, ИМТ, пола, наличия сахарного диабета. Чувствительность этого метода составляет 92%.
Тест накопления липидов (LIAP), разработанный для выявления жировой дистрофии печени и риска развития сердечно-сосудистых заболеваний, учитывает пол пациента, окружность талии и уровень триглицеридов. Стеатотест использует показатели возраста, пола, уровней апоглобина-а 1 , α 2 -макроглобулина, АЛТ, общего билирубина, холестерина и так далее, чтобы оценить степень стеатоза.
Чувствительность и специфичность УЗИ при условии наличия в печени 20 и выше процентов жира составляет 84,8 и 93,6%, однако на ранних этапах развития стеатоза ее ценность минимальна, так же как и МРТ.
В целом подход к диагностике следует такому алгоритму:
- УЗИ – предпочтительный метод первой линии диагностики.
- Когда методы лучевой диагностики недоступны или неосуществимы (например, в крупных эпидемиологических исследованиях), сывороточные биомаркеры и шкалы считаются приемлемой альтернативой для диагностики стеатоза.
- Количественную оценку содержания жира в печени возможно получить только с помощью протонной магнитно-резонансной спектроскопии. Этот метод полезен в клинических и экспериментальных исследованиях, но поскольку он довольно дорог, то не рекомендован в клинической практике.
Ведение же пациента можно представить в виде схемы.
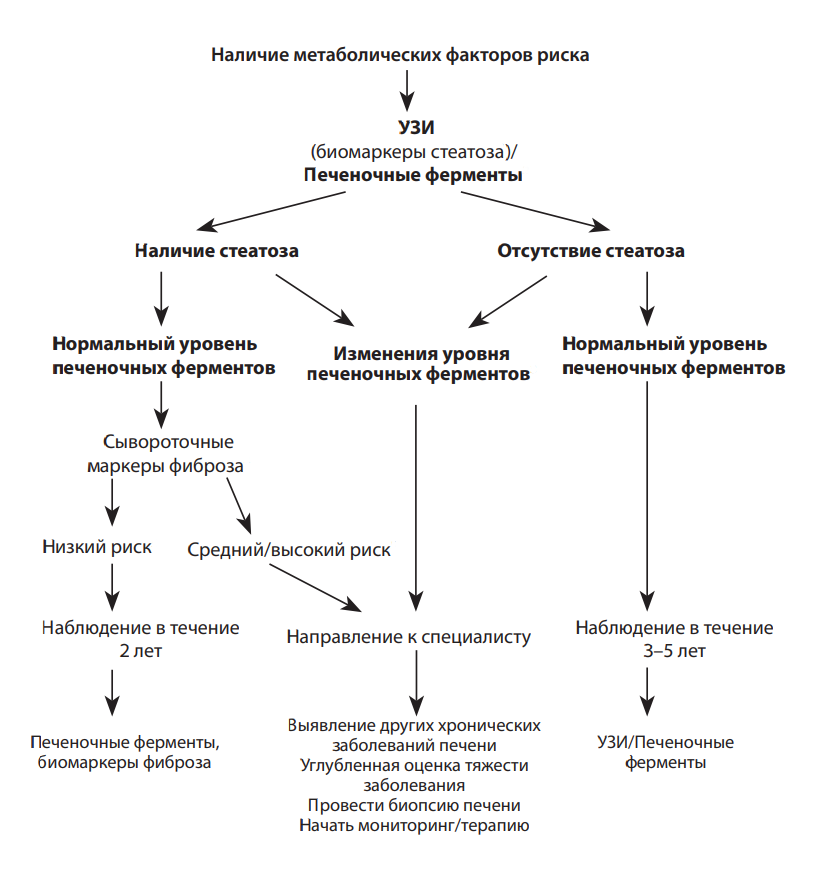
Тактика лечения
Лечение МАЖБП направлено на модификацию факторов риска прогрессирования состояния и возникновения нежелательных исходов. Основной подход – изменение питания и образа жизни и фармакологическое лечение в ряде случаев.
Пациентам без стеатогепатита или фиброза рекомендованы только здоровое питание и физическая активность без фармакотерапии. Пациентам с избыточной массой тела/ожирением обязательно добиться хотя бы 7% снижения веса и нормализовать двигательную активность, так как это приводит к нормализации уровня печеночных ферментов и гистологических показателей.
Диетические рекомендации должны включать ограничение энергетической ценности рациона и исключение консервированных пищевых продуктов, а также продуктов и напитков с высоким содержанием фруктозы. Состав макроэлементов следует скорректировать в соответствии со Средиземноморской диетой.
Физические упражнения подбирают индивидуально с учетом предпочтений пациента, чтобы повысить его приверженность, но следует учесть, что аэробные упражнения и силовые тренировки эффективно снижают содержание жира в печени.
Фармакотерапия МАЖБП должна быть направлена на коррекцию инсулинорезистентности, улучшение функции печени и снижение риска ассоциированных заболеваний. Ее обычно назначают при прогрессирующем стеатогепатите (мостовидный фиброз и цирроз), а также на его ранней стадии при повышенном риске прогрессирования фиброза (возраст >50 лет; диабет, метаболический синдром, повышение АЛТ) или при выраженной некровоспалительной активности.
В настоящее время ни один препарат не был оценен в исследовании III фазы или одобрен регулирующими органами. Таким образом, невозможно рекомендовать определенное лечение, а все препараты применяются по так называемым «незарегистрированным показаниям».
Считается, что в лечении стеатогепатита можно использовать пиоглитазон или витамин Е (или комбинацию этих препаратов, однако достоверные рекомендации на этот счет отсутствуют). Также не определена и оптимальная длительность терапии – у пациентов с исходно повышенным уровнем АЛТ лечение нужно прекратить, если после 6 месяцев терапии уровень этого фермента не снижается; в отношении пациентов с нормальным уровнем АЛТ рекомендации отсутствуют.
Также вероятно, что в терапии МАЖБП можно использовать статины – для снижения уровня ЛПНП и предотвращения сердечно-сосудистого риска, положительное или отрицательное воздействие на печеночную патологию не установлено. ПНЖК способствуют снижению уровня жира в плазме и печени, но нет никаких данных в поддержку их использования именно при стеатогепатите.
Таким образом, мы вновь возвращаемся к классической медицинской максиме, говорящей о том, что предотвратить всегда легче, чем лечить. В случае с МАЖБП здоровый образ жизни обеспечивает самую надежную защиту от заболевания и его последствий.
Примечания
- 1. The prevalence and incidence of NAFLD worldwide: a systematic review and meta-analysis
- 2. Global prevalence of non-alcoholic fatty liver disease and non-alcoholic steatohepatitis in the overweight and obese population: a systematic review and meta-analysis
- 3. Клинические рекомендации EASL–EASD–EASO по диагностике и лечению неалкогольной жировой болезни печени
- 4. Заболевания печени, связанные с метаболической дисфункцией




