Лекарства от рака и COVID-19 – вдвоем против пациента
Плохие новости – часть препаратов, предназначенная для лечения рака, таки утяжеляет течение COVID-19. Именно такое заключение прозвучало на недавней встрече исследователей Американской ассоциации исследований рака (AACR), посвященной взаимодействию COVID-19 и онкозаболеваний.
Виновников оказалось двое – ритуксимаб (Ритуксан, Мабтера) и обинутузумаб (Газива), моноклональные антитела, применяемые при лимфоме.
Что же это за препараты и почему так получилось?
Моноклональные антитела
Все мы знаем, что такое антитела – это белковые структуры нашей иммунной системы, которые она создает для борьбы с бактериями и вирусами. Они очень высоко специфичны, то есть нацелены на вполне конкретный подвид инфекционного агента. Если, например, вы переболели в прошлом году «свиным» гриппом, то свежим «птичьим» или еще каким хитромудрым гриппом, пришедшем в этом году, все равно придется болеть.
Но антитела могут вырабатываться не только на вирусы или бактерии. Они могут, например, возникать и на собственные ткани человека, вызывая целую группу аутоиммунных заболеваний, начиная от тиреоидита и заканчивая ревматоидным артритом. Или провоцировать аллергический ринит – аллергическую реакцию так называемого немедленного типа, когда антитела массово выбрасываются в ответ на действие антигенов пыльцы, пыли, шерсти и тому подобное.
Этой особенностью избирательно атаковать конкретную белковую цель воспользовались и ученые-фармакологи, которые придумали производить антитела к ключевым белкам раковой клетки, чем повысили точность и безопасность современной противоопухолевой терапии.
Такие антитела называются моноклональными, потому что производятся иммунными клетками, произошедшими из единой клетки-предшественницы (то есть принадлежат к одному клону).
Упомянутые выше препараты – представители моноклональных антител, нацеленных на антиген CD20, который находится на поверхности подверженных опухолевой трансформации В-лимфоцитов.
Ритуксимаб – один из самых старых представителей этой линейки, это синтетическое генноинженерное антитело, получившееся при слиянии фрагментов мыши и человека, так называемое химерное антитело. Его продуцирует культура клеток китайского хомячка, в которую был внедрен полученный путем генной инженерии химерный ген. Помимо терапии В-клеточной лимфомы у взрослых, ритуксимаб применяется и при других различных иммунных заболеваниях, типа системной красной волчанки или ревматоидного артрита, а также при пересадке органов и тканей для профилактики отторжения.
Обинутузумаб – это второе поколение анти-CD20-антител. Благодаря изменению Fc-фрагмента антитела с помощью технологии гликоинжиниринга повысилась цитотоксичность этого моноклонального антитела.1
Антиген CD20, на который нацелены эти и другие моноклональные антитела, представляет собой гидрофобный трансмембранный белок с молекулярной массой приблизительно 35 кДа, расположенный на пре-B и зрелых B-лимфоцитах. Он экспрессируется на большинстве так называемых неходжкинских В-клеточных лимфом, но не обнаруживается на стволовых клетках, про-В-клетках, нормальных плазматических клетках или других нормальных тканях.
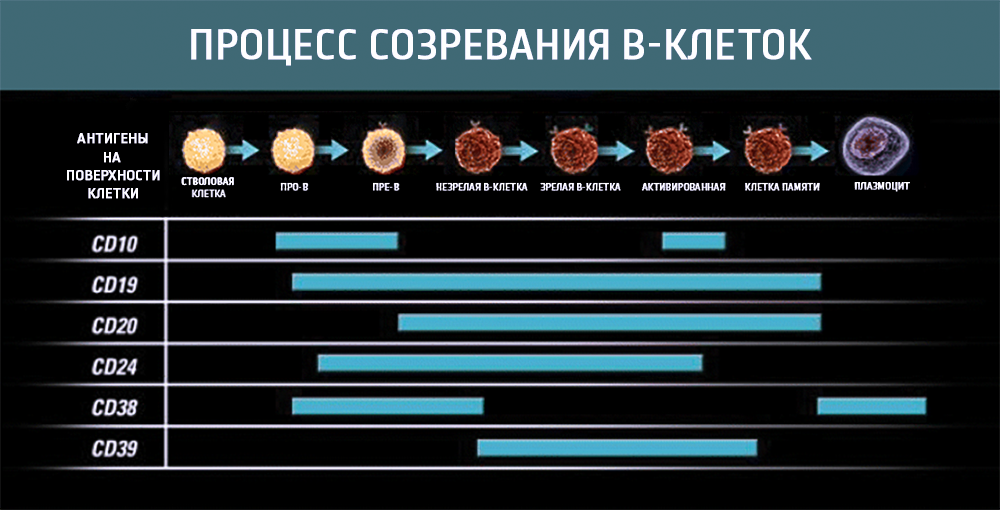
CD20 регулирует раннюю стадию процесса активации для инициации и дифференцировки клеточного цикла и, возможно, функционирует как канал для ионов кальция. CD20 не отделяется от поверхности клетки и в кровотоке не обнаруживается.
Таким образом, антитело-лекарство, которое реагирует с CD20, не будет нейтрализовано до своего связывания с клеткой-мишенью2.
Французский рапорт
На встрече исследователей Американской ассоциации исследований рака был озвучен рапорт французского Centre Hospitalier Universitaire Montpellier про результаты исследования, которое было проведено на базе 16 французских больниц с марта по апрель 2020 года. Оказалось, что среди более чем ста пациентов с лимфомой, госпитализированных с диагнозом COVID-19, те пациенты, кто лечился моноклональными антителами в течение предыдущего года, подвергались повышенному риску длительного пребывания в больнице и смерти. Этот риск сохранялся, даже когда в расчетах были учтены воздействия возраста и других известных риск-факторов.
Кроме того, 29% пациентов переболели затяжной формой ковида, которая потребовала пребывания их в больнице более 30 дней (в течение одной или нескольких повторных госпитализаций), со средней продолжительностью сохранения симптомов на протяжении 83 дней.
«У пациентов с лимфомой может развиться иммунодефицит из-за определенных особенностей их заболевания или из-за схемы лечения, что может привести к увеличению заболеваемости инфекционными болезнями и тяжести их течения», – так объяснила механизм взаимодействия терапии моноклональными антителами один из соавторов исследования, доктор медицины Кэролайн Бессон.
Предыдущие исследования3 продемонстрировали склонность к затяжному течению COVID-19 у онкобольных с ослабленным иммунитетом, которые получали лечение путем трансплантации стволовых клеток или терапию при помощи CAR-Т-клеток, с выделением вируса иногда даже более 2 месяцев.
Иммунотерапия Т-клетками CAR (CAR-T-терапия) – это метод лечения, основанный на использовании собственных клеток пациента для разрушения опухолевых клеток при остром лимфобластном лейкозе. CAR-T-клеточная терапия (от Chimeric Antigen Receptor T-Cell, или T-лимфоциты с химерным антигенным рецептором) заключается в извлечении T-лимфоцитов из организма пациента, последующей их модификации таким образом, чтобы они могли распознавать и атаковать опухолевые клетки, и введении их обратно в организм пациента.
Лейкозы и лимфомы, возникающие вследствие патологического изменения или злокачественного перерождения B-лимфоцитов, имеют общий признак – они экспрессируют на своей поверхности белок CD19. Когда развивается рак, лимфоциты не могут распознавать антиген и, вследствие этого, не могут атаковать и препятствовать размножению раковых клеток. Благодаря генной инженерии, можно перепрограммировать лимфоциты и ввести в них генную информацию, чтобы эти клетки экспрессировали на поверхности химерный рецептор, или CAR-T, который будет распознавать опухолевый антиген (CD19) и разрушать злокачественные клетки.
Исследование, которое обнаружило связь между терапией моноклональными антителами к антигену CD20, имело довольно малую выборку, ограниченную особенностью основного заболевания – в него попали всего 111 пациентов с лимфомой, госпитализированных с COVID-19 с марта по апрель 2020 года. 57% из них в предыдущем году получали анти-CD20 препараты.
Шестимесячная выживаемость составила 69%. Факторы в виде пожилого возраста (70 лет и старше), а также рецидивы заболевания или его устойчивость к лечению были связаны с худшей выживаемостью и длительным пребыванием в больнице. По окончанию шестимесячного периода наблюдений среди 32 пациентов с затяжным течением заболевания смертность составила 27% (9 человек).4
Химиотерапия и COVID-19
Другое исследование, результаты которого также были озвучены в ходе встречи ученых AACR, продемонстрировало отсутствие риска повышенного заражения вирусом SARS-CoV-2 среди онкологических больных, которые проходили курсы химиотерапии в больницах Нью-Йорка в начале пандемии.
По словам доктора медицины Моники Чен, одного из авторов этого исследования, согласно данным наблюдения за более чем 1000 онкопациентами, протестированных на COVID-19 в двух больницах, у тех их них, кто в настоящее время проходит курсы химиотерапии, на самом деле даже меньше шансов заболеть COVID-19.
У около четверти пациентов рак был диагностирован недавно, а 56,7% получали лечение в течение предыдущего года – и ни один из этих факторов, как оказалось, не был связан с положительным результатом теста на COVID-19.
«Мы обнаружили, что пациенты, получающие активное лечение, включая химиотерапию, не подвергались повышенному риску COVID-19, и, что удивительно, у них была меньше шансов получить положительный результат теста на COVID-19, чем у тех, кто не проходил лечение, – сказала доктор Чен. – Наше исследование показывает, что, при соблюдении надлежащих мер предосторожности, мы должны стараться свести на нет нарушение расписания планового лечения раковых больных во время пандемии COVID-19, ведь эта терапия спасает их жизни».
В ходе ретроспективного исследования изучали данные 1174 больных раком из Нью-Йоркской пресвитерианской больницы и Медицинского центра Ирвинга Колумбийского университета, протестированных на COVID-19 с марта по июнь 2020 года. Средний возраст пациентов составлял 67 лет, из них 55,1% составляли женщины. Около одной трети пациентов были белыми, одна треть – латиноамериканцами, 15,2% – чернокожими и 4,0% – азиатами.
Из них 27% оказались ковид-позитивными. Согласно многофакторному анализу, у чернокожих пациентов и пациентов латиноамериканского происхождения положительный результат теста на COVID-19 оказывался чаще. Пожилой возраст и более высокий индекс массы тела также были связаны с положительным результатом теста.
Как и ожидалось, показатели смертности также оказались выше среди тех пациентов, у кого результат теста на ковид был положительным (28,4% против 8,3%).5
Примечания
- 1. Крячок И.А. Хронічний лімфолейкоз: нове в лікуванні Підходи до терапії першої лінії та їх еволюція
- 2. M. D. Pescovitz. Rituximab, an Anti‐CD20 Monoclonal Antibody: History and Mechanism of Action
- 3. Shedding of Viable SARS-CoV-2 after Immunosuppressive Therapy for Cancer
- 4. AACR VIRTUAL MEETING: COVID-19 AND CANCER
- 5. Anti-CD20 Drugs Tied to Severe COVID in Cancer Patients




