Такая разная одышка
«Что-то мне дышать нечем», – с такими жалобами пациенты приходят к терапевтам и хирургам, неврологам и кардиологам. Одышка может быть симптомом таких страшных и тяжелых заболеваний, как ТЭЛА, а может – всего лишь признаком детренированности.
Как отличить одно от другого?
Как узнать, когда нужно бить тревогу?
В конце концов, к какому из специалистов обратиться с такой жалобой?
Как возникает одышка
Одышка – это проявление несоответствия потребности в доставке кислорода, которую испытывают ткани, и нагрузкой, которую может выполнить дыхательная мускулатура. Так, мы начинаем задыхаться и когда тяжело работаем, и когда находимся в совершенном покое – но наша дыхательная мускулатура по каким-то причинам не работает адекватно (например, из-за отравления ФОСами).
Система регуляции дыхания состоит из двух звеньев: эфферентного (передающего нервные импульсы к дыхательной мускулатуре) и афферентного (передающего нервные импульсы обратно в головной мозг), – а также собственно центра дыхания (или центрального дыхательного механизма) расположенного большей своей частью в продолговатом мозге и обрабатывающего полученную информацию. Одышка возникает как результат нарушения на любом из этих этапов.
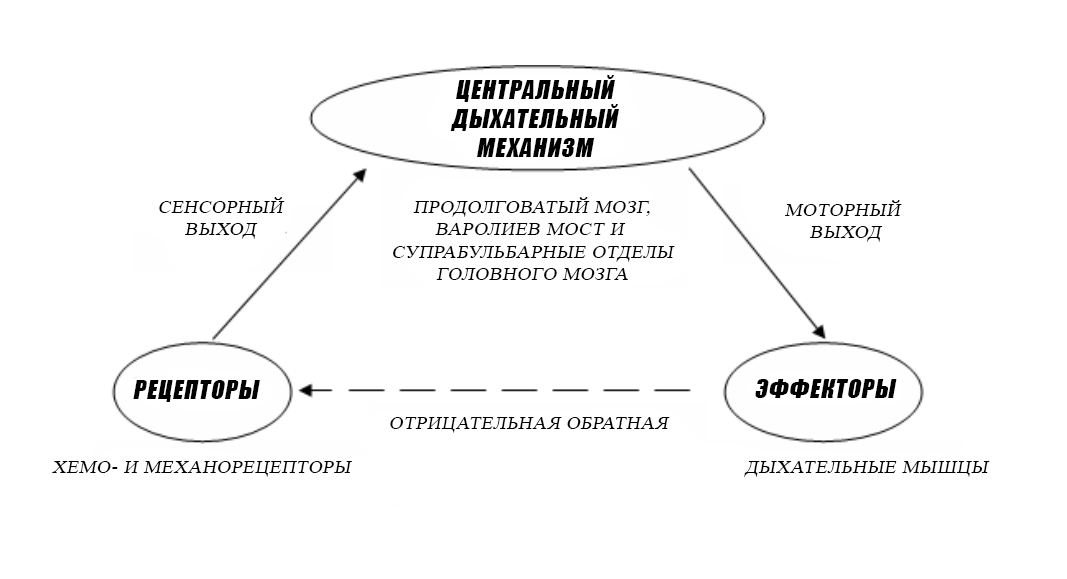
Так, при нарушении функции внешнего дыхания увеличивается работа мышц, а патология дыхательной мускулатуры требует большего их усилия. Также импульсы от моторных эфферентных нейронов направляются в чувствительную кору головного мозга, что приводит к возникновению ощущения одышки. Сенсорная афферентная импульсация усиливается из-за активации хеморецепторов, которые реагируют на гипоксию, гиперкапнию и ацидоз. Этот же механизм активируется в ответ на бронхоспазм и повышение давления в легочной артерии. Даже ошибочная интерпретация сигналов от афферентного звена, что бывает при тревожных расстройствах, вкупе с учащением дыхания, превышающего физиологические потребности, вызывает одышку.
Патологические причины одышки в отечественной медицинской литературе принято делить на легочные и внелегочные. К легочным относятся: обструктивные заболевания (бронхообструкция, стеноз верхних дыхательных путей), рестриктивные (инфильтративные процессы, легочный фиброз, резекция доли легкого) и сосудистые (ТЭВЛА, легочная гипертензия, внутрилегочные шунты) заболевания легких. Внелегочные включают: внелегочную рестрикцию (высокие степени ожирения, паралич диафрагмы, нейромышечные заболевания, тяжелый кифосколиоз), сердечно-сосудистые заболевания (дисфункция миокарда, клапанные пороки) и целый ряд иной патологии, в том числе анемия, выраженный ацидоз любого генеза, третий триместр беременности и нарушения регуляции дыхания (например, паническая атака с гипервентиляционным синдромом).
Также одышка делится на остро возникшую и хроническую.
Несмотря на то, что одышка – ощущение субъективное, ее можно измерить объективными методами: ускорение частоты дыхания, зависимость одышки от положения тела, наличие патологических типов дыхания.
В клинических исследованиях также для измерения выраженности одышки часто применяются всякого рода опросники.
Одышка легочного генеза
Чаще всего встречается одышка, обусловленная легочными проблемами, из которых на первом месте стоят заболевания с развитием повышенного сопротивления потоку вдоха или выдоха (обструктивные). Выявление таких заболеваний обычно не составляет труда: у больного имеются сухие хрипы, особенно при форсированном выдохе, – за исключением случаев нетяжелой бронхиальной астмы у тренированных лиц. В этом случае на помощь врачу приходят исследования функции внешнего дыхания (обязательно с использованием бронходилататора) и бодиплетизмография как дополнительный метод.
При рестриктивных нарушениях внешнего дыхания причиной одышки является уменьшенная податливость легких из-за инфильтрации, фиброза или отека. Исследование функции внешнего дыхания показано и в этих случаях.
Для одышки у лиц, страдающих хронической легочной патологией, характерно усиление нарушения дыхания при нагрузках, а также отсутствие связи между одышкой и положением тела. Исключением является ортопноэ (одышка в лежачем положении, заставляющая больного садиться) у больных с тяжелым обострением бронхиальной астмы или ХОБЛ и платипноэ (одышка, усиливающаяся в положении сидя и уменьшающаяся в положении лежа на спине) у пациентов с наличием внутрилегочных шунтов со сбросом крови справа налево. Редким случаем такой одышки является одышка после полного удаления легкого (пневмонэктомия).
Одышка сердечного генеза
Одышка является одним из основных проявлений левожелудочковой недостаточности. Она связана с повышением давления в камерах сердца, легочной венозной гипертензией и гиперволемией. Одышка при сердечной недостаточности усиливается при нагрузке, а в случае декомпенсации может присутствовать и в покое. Для того, чтобы нормально дышать, больной вынужден сидеть (ортопноэ). Также часто такая одышка возникает после засыпания (сердечная астма).
Для декомпенсированной левосторонней сердечной недостаточности характерны признаки гиперволемии (влажные хрипы в легких, выбухание наружной яремной вены, отеки). Наличие признаков перегрузки жидкостью и заболевания сердца в анамнезе (инфаркт миокарда в анамнезе, клапанные пороки, длительный анамнез артериальной гипертензии, фибрилляция предсердий) позволяют без особого труда диагностировать сердечную недостаточность как причину одышки.
В случае диастолической сердечной недостаточности признаков перегрузки объемом нет, и потому причину одышки выявить сложнее. В этом случае рекомендуют определять уровни МНУП (натрийуретического пептида «мозгового» типа). Этот белок повышается параллельно увеличению перегрузки миокарда желудочков (правого или левого) объемом или давлением, его высокие концентрации в крови наблюдаются при ТЭВЛА, легочной гипертензии и легочном сердце, однако у лиц с высокой степенью ожирения уровни МНУП могут быть, наоборот, значительно сниженными даже при наличии сердечной недостаточности.
Причиной коротких приступов одышки могут быть нарушения сердечного ритма: желудочковая экстрасистолия при исходно медленном пульсе и короткие пароксизмы мерцательной аритмии. Чаще всего в этом случае для диагностики используется обычная запись ЭКГ, но иногда может понадобиться суточный мониторинг.
Также короткие приступы одышки дает и первичная легочная гипертензия, для которой характерны своеобразные «кризы» повышения давления в легочных сосудах, что вызывает ощущение нехватки воздуха.
В некоторых случаях отличить одну причину сердечной одышки от другой бывает сложно. Например, одышка при сердечной недостаточности с сохраненной фракцией выброса, без признаков выраженной перегрузки жидкостью, и одышка как эквивалент стенокардии выглядят одинаково, обе купируются нитратами. Дифференцируются они при помощи нагрузочных проб и по разному ответу на лечение петлевыми диуретиками.
Одышка иного происхождения
Основные внелегочные и внесердечные причины одышки:
- анемия,
- тиреотоксикоз,
- ожирение,
- патология скелета грудной клетки,
- нейромышечные заболевания.
Помимо легочных и сердечно-сосудистых заболеваний, немалый процент случаев одышки составляет одышка при анемии и тиреотоксикозе, состояниях с высоким сердечным выбросом. Ее выраженность зависит от исходного состояния сердечно-сосудистой системы.
Еще одной распространенной причиной является метаболический ацидоз, причем любого происхождения. В этом случае одышка наблюдается даже в покое. Основные причины ацидоза – диабет, почечная недостаточность, отравления салицилатами и антифризом.
Повышение концентрации прогестеронов, характерное для третьего триместра беременности, также способствует развитию одышки при небольших нагрузках.
Одышка при нагрузках может возникать вследствие внелегочных рестриктивных нарушений: выраженный кифосколиоз, плевральный выпот, значительное утолщение плевры, патология диафрагмы.
Неврозы, тревожные расстройства и прочие психические нарушения вызывают одышку в рамках т.н. гипервентиляционного синдрома.
Алгоритм диагностики одышки
Первое и самое главное при диагностике причины одышки – жалобы самого пациента. Сюда входит описание самого ощущения одышки (на вдохе, на выдохе), скорости ее развития и влиянию на выраженность одышки изменения положения тела, присоединения инфекций и изменения внешних факторов – например, температуры и влажности.
У одышки возникшей резко, и у одышки, медленно прогрессирующей, совершенно разные причины.
Например, основными причинами резко возникшей выраженной одышки чаще всего являются:
- пневмония,
- декомпенсированная или острая сердечная недостаточность,
- ТЭВЛА,
- обострение бронхиальной астмы или ХОБЛ,
- пневмоторакс,
- аспирация инородного тела,
- гипервентиляционный синдром,
- метаболический ацидоз.
Большинство из этих заболеваний требуют госпитализации и стационарного лечения.
Среди заболеваний, приводящих к хронической одышке, лидируют сердечная недостаточность и астма. Возникновение одышки в горизонтальном положении наиболее характерно для сердечной недостаточности, ночные приступы одышки и удушья позволяют предположить как наличие сердечной недостаточности, так и наличие бронхиальной астмы.
Также значимый признак – резкое усиление длительно существующей одышки. Это может говорить как о прогрессировании основного процесса, так и о присоединении еще одного заболевания.
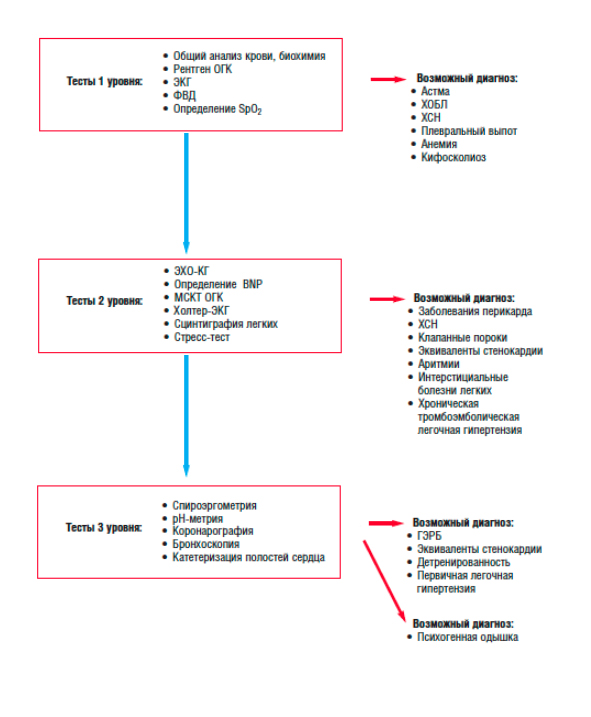
Алгоритм оценки жалоб больного и дальнейших действий врача можно представить в виде следующей схемы.
При тщательном осмотре можно выявить признаки заболеваний, вызвавших одышку.
Так, набухание шейных вен в положении сидя указывает на наличие правожелудочковой сердечной недостаточности; утолщение ногтевых фаланг по типу «пальцев Гиппократа» может свидетельствовать в пользу наличия интерстициальных болезней легких; синдром Рейно ассоциирован с легочной гипертензией при системной склеродермии и других системных заболеваниях соединительной ткани; участие вспомогательной мускулатуры при дыхании указывает на выраженную бронхообструкцию и/или значительное снижение эластичности легких; движение «вовнутрь» брюшной стенки на вдохе в положении лежа указывает на поражение диафрагмы, обычно двустороннее; одышка при разговоре указывает на значительное снижение жизненной емкости легких (при отеке легких, поздних стадиях интерстициальных заболеваний) или гиперстимуляции дыхательного центра (паническая атака, ацидоз).
Исследования, позволяющие диагностировать причину одышки
Чаще всего врач может поставить диагноз уже после жалоб и осмотра больного, но иногда требуются дополнительные исследования.
В первую очередь, это рентген грудной клетки, который позволяет увидеть увеличение сердца (частое проявление сердечной недостаточности), инфильтративные изменения легких, чрезмерное наполнением воздухом или расширение легких как проявление бронхообструктивных заболеваний и плевральный выпот.
При подозрении на сердечно-сосудистую патологию необходимо проведение ЭКГ.
При подозрении на вентиляционные нарушения – исследование функции внешнего дыхания.
Определенную помощь оказывает и определение МНУП.
Так как среди причин хронической одышки наиболее часто встречаются анемия, тиреотоксикоз, ожирение или детренированность, патология грудной клетки и нейромышечные заболевания, при наличии подозрений на эту патологию необходимы анализ крови и замер ТТГ.
Также используют нагрузочные пробы с газовым анализом, спироэргометрию, – особенно когда у пациента есть и сердечные, и легочные заболевания.
Использование подобного ступенчатого подхода, начиная с анализа жалоб и заканчивая проведением дополнительных исследований, помогает быстрее обнаружить причину одышки, а раннее обнаружение причины, учитывая важность фактора времени, например, при резко возникающих/усиливающихся одышках – залог повышения выживаемости больного.




