Перфторан, или Таинственная смерть профессора Белоярцева

Зимой 1985 года известный советский профессор-биофизик, автор лекарства, которое, как казалось, полностью изменило подход к переливанию крови, был найден висящим в петле на своей даче после того, как накануне днем прокуратура нагрянула к нему с обыском. Неужели это было убийство? Кто мог хотеть недопуска на советский рынок искусственного заменителя крови, который изобрел профессор? КГБ? Западные спецслужбы? Конкуренты среди коллег? Или же... это было раскаяние?
Создатель «голубой крови»
Негативный опыт, полученный во Второй мировой войне, когда медицина столкнулась с проблемами, сопровождающими массовую трансфузию крови, значительно ускорил проведение исследований в области кровезаменителей, однако первые попытки разработать вещество, выполняющее функции крови, но не несущее ее опасности, очень быстро уперлись в несовершенство уровня знаний и технологий, доступных в то время. Однако ситуация ухудшалась с каждым годом, и вот, наконец, когда в конце 70-х над миром нависла угроза СПИДа, оттягивать решение дальше стало просто невозможным.
В начале 1980-х советская наука заявила об осуществлении революционного прорыва. На съезде биофизиков сообщили, что учеными была создана субстанция, способная выполнять главную функцию крови – разносить по телу кислород. Слава обрушилась на создателя – молодого астраханского профессора, работавшего в Москве, – как снежный ком: исследования были еще не завершены, а препарат уже назвали «голубой кровью» и даже выдвинули на получение госпремии.
Однако ровно через три года после знаменитого заявления на съезде биофизиков, к ведущему автору проекта нагрянула милиция.
За что?
Достоверно никто не знает – материалы дела до сих пор остаются засекреченными. Известно, что на профессора поступил донос. Один из его коллег поделился с органами ценной информацией: якобы профессор делает на даче ремонт, а рабочим платит натурой, спиртом из лаборатории.
Было ли это правдой? Вполне вероятно – в 80-е спирт воровали повсеместно, это не было особой проблемой. Совершенно точно, что донос был просто формальным поводом провести обыск на даче профессора и найти – что?
Вот здесь мы подходим к двум вопросам – особенностям проведения исследований нового кровезаменителя и личности его изобретателя.
Начнем с последней.
Профессор Феликс Федорович Белоярцев родился в семье потомственных врачей, с юности ассистировал отцу, который был хирургом. Окончил Астраханский медицинский институт, после этого два года отработал по распределению в сельской больнице.
Далее карьера профессора делает стремительный скачок – буквально в 34 года он уже доктор наук. В СССР такое возможно в двух случаях – или твои родители имеют «концы», или ты абсолютный, совершенный, 100%-й гений. Или – сочетаешь одно и другое.
Докторская степень Белоярцева касалась анестезиологии, но область, в которой молодой профессор нашел себя, была не совсем искусством отключать человеку сознание во время операции – астраханца интересовала длительная внелегочная оксигенация с использованием фторуглеродных соединений, так называемое «жидкостное дыхание». Так, он первым в СССР выполнил работы по длительной внелегочной оксигенации с использованием фторуглеродных оксигенаторов и по замене газовой среды в легких на жидкий перфторуглерод. Именно эти работы и лягут в будущем в основу разработки Перфторана.
Белоярцев был первым в СССР. Но отнюдь не первым в мире.
Возможность использования перфторуглеродов в качестве переносчиков кислорода была впервые описана Кларком и Голланом в 1966 году. Их исследование смогло продемонстрировать, что мыши способны выжить при погружении в насыщенный кислородом раствор этих соединений. На основании этих опытов японские ученые начали разработку собственного заменителя крови – Флюосола, и – о диво! – эта разработка чудесным образом совпала по времени с разработкой Белоярцева.
Давайте сравним: Белоярцев проводит опыты по жидкостному дыханию в 1979-м, а о создании соединения, требующего прохождения клинических испытаний, объявляет в 1982-м. Японцы же впервые применяют уже готовый препарат (!) в 1980-м. Далее следуют клинические испытания в Японии и США1.
Здесь надо признать, что первое применение Перфторана также состоялось задолго до начала клинических исследований – 8 марта 1982 года маленькая девочка Аня выбежала на дорогу и попала под троллейбус. Травма была очень тяжелой (официальная версия гласит, что «врачи не смогли определить группу крови», что вызывает огромные сомнения), а врач, ведший девочку, оказался знакомым Белоярцева, поэтому он просто позвонил и попросил привезти образец чудо-крови, чтобы попытаться спасти ребенка хотя бы таким образом. И преуспел2.
Официально – испытания начались в 1984 году, неофициально...
Все мы помним истории о великих медиках прошлого, которые на свой страх и риск проводили опыты на себе – а иногда и на окружающих (как Кох). В 80-х этот паттерн поведения еще цвел буйным цветом, и Белоярцев не был исключением. Перфторан, едва прошедший опыты на животных, сразу же пускают в неофициальное и довольно масштабное применение. Мы не будем повторять здесь слухи того времени, которые утверждали, что профессор тестирует свое изобретение на детях и умственно отсталых пациентах интернатов – это выглядит как городская легенда, – но вот то, что полигоном для экспериментов стали госпитали, переполненные ранеными из Афганистана, факт доказанный. Генрих Иваницкий, соратник Белоярцева по разработке, признавался: «Война в Афганистане была, и в тяжелых клинических условиях донорской крови не хватало, и поэтому один из руководителей отделения (Виктор Васильевич Мороз) – он на свой страх и риск (правда, с разрешения вышестоящего начальства, в армии все-таки дисциплина), он с собой в Афганистан повез с собой бутылки вот этого Перфторана».
В общей сложности до 26 февраля 1984 года, когда Фармкомитет СССР дал разрешение на клинические испытания препарата, «голубую кровь» перелили нескольким сотням раненых. Такие «опыты» по числу участвующих лиц сопоставимы со второй стадией современных клинических испытаний. Проводились ли они с соблюдением всех надлежащих правил? Нет. Более того, именно после этих экспериментов по Союзу поползли другие, уже более обоснованные слухи – о количестве погибших из-за переливания непонятного кровезаменителя солдат.
Косвенным подтверждением гипотезы о сомнительных результатах «исследований» может служить и тот факт, что уже в 1985 году, несмотря на выданное разрешение о проведении второй фазы клинических испытаний, Минздрав СССР внезапно запрещает Перфторан.
С другой стороны, запрету есть и иное объяснение.
Японский конкурент и КГБ
Как уже говорилось выше, в СССР, чтобы прорваться к вершине, требовалось иметь «концы». В Брежневском СССР эта ситуация достигла максимального уровня своего развития. Это была настоящая конфедерация кланов. Главным фактором успеха было наличие у человека «кого-то» в Центральном комитете, а еще лучше – личного покровителя в Политбюро. «Концы» Белоярцева проверки на прочность не выдержали.
Донос со спиртом был не единственным. Профессор отличался жестким нравом и заставлял, например, подчиненных отдавать часть премии для закупки лабораторного оборудования. А премия в СССР – это было святое. На премию, согласно молчаливому договору, никто не покушался. Но Белоярцев не жалел себя – и тем более не жалел своих коллег. Недаром в предсмертной записке профессор напишет: «Я не могу больше жить в атмосфере этой клеветы и предательства некоторых сотрудников».
А вторым фактором вероятного краха Белоярцева выступил... промышленный шпионаж.
Помните упомянутый выше японский Флюосол? В конце 70-х советской разведке удается добыть образцы этого кровезаменителя. Институт гематологии получает от Минобороны задание довести его до ума, проект курируется КГБ. Вполне респектабельные ученые с вполне респектабельными «концами» работают над «усовершенствованием» (то есть адаптацией украденного) – и тут какой-то молодой анестезиолог за три года с нуля создает конкурентное вещество, причем потратив – официально – минимум средств? Вы можете представить себе, насколько Белоярцева невзлюбили конкуренты. На кону стояла та самая священная «премия», которую сотрудники Института гематологии уже почти представили в своих карманах. Кроме того, перед ними рисовалась неприятная перспектива объясняться перед своим могущественным заказчиком.
Но с нуля ли был разработан конкурент Флюосола? Интересен тот факт, что Феликс Белоярцев, обычный врач, внезапно ставший доктором наук в 34 года, в 70-х, в разгар Холодной войны... трижды побывал в США, жил там подолгу. И каждый раз его жизнь после поездки очень круто менялась2.
Такой факт в карьере советских ученых очень часто говорит о «вдохновении» западными разработками. Обычно после прекращения «вдохновения» карьера этих людей увядала, а дальнейшие разработки были или недостаточно удачными, или неудачными вообще. Так, например, «вдохновлялась» в Институте Пастера целая плеяда советских исследователей тридцатых и сороковых, включая авторов бактериофагов и пенициллина. Позже «вдохновение» настигло изобретателей тетрациклина – но в их случае это был уже чистый промышленный шпионаж.
Кроме того, что Белоярцев бывал в США, он еще и заведовал «общением с иностранцами», то есть вполне официально был назначен следить, кто, когда и зачем выезжает за границу, с кем общается, и препятствовать общению иностранных ученых с «нежелательными» советскими людьми.
То есть – несмотря на заявления его коллег о том, что профессор сразу же «отказался» эту функцию выполнять, – деятельность Белоярцева была все же связана с КГБ. Невозможно «отказаться» выполнять то, что приказали тебе органы, и при этом остаться на должности, да еще и на должности следящего за коллегами.
В свете этих фактов наиболее вероятной кажется гипотеза об исключительном таланте (и исключительной же амбициозности) Белоярцева, который, имея доступ к специфической информации, сразу же оценил все достоинства и недостатки Флюосола и решил пойти своим путем, бросив все свои силы и силы своей лаборатории на создание «такого же, но с перламутровыми пуговицами» с нуля.
ПФУ – не так красив ангел, как его малюют
Надо признать, что вина сотрудников Института гематологии в затягивании «усовершенствовании» украденного Флюосола была минимальна. На Западе он действительно был разрешен к применению в 1989, но из-за очень умеренной эффективности, сложности использования и побочных эффектов его отозвали с рынка уже через 5 лет. Более того, Флюосол – единственный фторуглеродный кровезаменитель, полностью одобренный FDA3.
Причины этого – в особенности класса соединений, к которому принадлежат оба кровезаменителя, а вовсе не в том, что у Флюосола частицы больше, а у Перфторана – меньше.
Усилия ученых по разработке заменителей крови исходно были сосредоточены на молекулах, которые могут переносить кислород: рекомбинантном гемоглобине и перфторуглеродах (ПФУ). Что касается кровезаменителей на основе перфторхимических веществ, то из-за того, что те не растворяются в воде и не смешиваются с кровью, их эмульсии должны быть приготовлены путем диспергирования небольших капель ПФУ в воде. Затем получившуюся жидкость смешивают с антибиотиками, витаминами и другими веществами до получения смеси, содержащей около 80 различных компонентов и выполняющей многие жизненно важные функции естественной крови. Частицы ПФУ составляют около 1/40 диаметра эритроцита. Такие малые размеры может позволить им проходить через капилляры, через которые эритроциты не проходят. Теоретически, это может принести пользу поврежденным, испытывающим кислородное голодание тканям, недоступным для обычных эритроцитов. Растворы ПФУ могут переносить кислород настолько хорошо, что млекопитающие, в том числе люди, способны выжить, вдыхая жидкий раствор ПФУ – это и есть то «жидкостное дыхание», опыты с которым проводил Белоярцев. Частицы ПФУ в растворе могут нести в несколько раз больше кислорода на кубический сантиметр, чем кровь, а растворы на их основе можно стерилизовать термически (а на основе гемоглобина – нельзя), кроме того, они успешно выводят углекислый газ. Также ПФУ удаляются из кровотока в течение 48 часов в ходе обычной процедуры очищения организма от частиц в крови – нашего выдоха.
Однако перфторуглероды имеют и ряд ограничений, приведших к снятию с рынка Флюосола и прекращению клинических испытаний ПФУ последующих поколений. Так, например, при применении Флюосола выяснилось, что препарат доставляет только 0,4 мл кислорода на 100 мл. Это требовало от пациентов дополнительного приема кислорода, потому что большая часть его выводилась, не достигнув микроциркуляторного русла. Еще одна проблема с Флюосолом заключалась в том, что из-за размеров частиц он медленно выводился из организма, а его метаболиты оставались в течение нескольких месяцев после приема. Также наблюдались побочные эффекты (временная тромбоцитопения и лихорадка), а время его стабильности было примерно 8 часов, что создавало трудности для использования его при, например, коронарной баллонной ангиопластике – прямом показании к использованию Флюосола в США.
Второе поколение ПФУ, которое, вроде бы, должно было учесть негативный опыт предшественника, тем не менее все так же плохо доставляло О2 и имело серьезные побочные эффекты (в том числе – увеличение частоты инсультов)4.
Еще одной проблемой всех ПФУ (в том числе и Перфторана) являлись трудности с хранением эмульсии (из-за особенностей вещества их хранят в замороженном виде и повторно нагревают перед использованием).
Ну, и наконец, самое важное – а так ли нужны кровезаменители вообще?
Кровь против искусственной крови
Как уже упоминалось выше, исследования по разработке кровезаменителей двигал страх перед инфекциями и невозможность организовать переливания крови во время критических ситуаций достаточно эффективно.
Однако давайте посмотрим на это с другой стороны. Тем более, что текущий опыт ведения боевых действий предоставил современным медикам огромное число случаев для изучения.
Почему же медики льют пациенту кровь? Дело в том, что они борются с так называемой «Триадой смерти» – тремя нарушениями, сопровождающими тяжелую травму и шок: гипотермией, нарушением доставки кислорода в ткани и нарушениями свертывающей системы крови (коагулопатиями).
Например, у пациента ранение с острой масштабной кровопотерей, когда объем циркулирующей крови упал с нормальных 5 литров до 3 или даже 2. Соответственно, артериальное давление упало пропорционально. Кровь переносит кислород в ткани. Если ее объема не хватает, а также нет давления ее «разгонять», ткани перестают получать кислород в необходимом количестве. Это и есть шок.
В этом случае существует несколько вариантов действий.
1.Так как кровь – единственная жидкость, содержащая все компоненты, которые теряет раненый в тех же пропорциях, лить кровь.
2. Лить ПФУ (например, Перфторан), которые связывают кислород и, обладая большей текучестью, чем кровь, доставляют его туда, куда кровь не доставит.
3. Лить специальные растворы (физраствор, Рингера-Локка и т.п.).
Давайте сразу начнем с последнего варианта.
Смогут ли решить проблему инфузионные растворы? Только восстановить утерянный объем жидкости. За счет восстановления объема оставшиеся эритроциты смогут доставлять кислород в ткани. Однако если кровотечение прогрессирует или потеря составляет 2 литра и более, врачу придется перелить не менее 150% потерянного объема. Это приведет к разведению факторов свертывания, нарушению гемостаза и развитию фатальной коагулопатии. То есть подобным путем идти при масштабной кровопотере не стоит.
ПФУ же довольно успешно (с оговорками, которые мы приводили выше) возьмет на себя роль эритроцита, то есть доставит кровь в ткани и тем уменьшит влияние одного из факторов Триады.
А дальше? Что делать с потерей фибриногена и других факторов свертывания крови? Их продолжающаяся потеря приведет к полному их истощению – и вот уже на горизонте маячит страшное слово «ДВС-синдром», то есть состояние, при котором в сосудах микроциркуляторного русла образовывается бесчисленное количество различных тромбов (фибринных, эритроцитарных и гиалиновых), а кровь перестает сворачиваться вообще, провоцируя множественные спонтанные кровоизлияния во все органы и ткани.
Решение проблемы со свертываемостью крови – введение плазмы или свертывающих факторов отдельно, но на поле боя или в случае масштабной катастрофы это обеспечить часто труднее, чем просто перелить кровь. Кроме того, необходим мониторинг показателей крови.
Помимо проблем с факторами свертывания, в случае введения ПФУ наблюдается еще одна беда – потеря объема, который нужно чем-то восполнить. Перфторан (или Флюосол) медик даст для замещения эритроцитов, но объем в этом случае ему придется восполнять инфузионными растворами.
И тут мы сразу возвращаемся к ситуации, описанной самой первой, – при вливании дополнительной жидкости факторы свертывания, 40–50% которых раненый уже потерял с кровью, разводятся еще больше. Далее см. пункт про ДВС-синдром и прочие коагулопатии, то есть вливая ПФУ и уменьшая воздействие одного фактора Триады, мы тем самым провоцируем усиление действия другого фактора.
Ну и последний вариант – кровь. Та самая, применение которой было ограничено из-за инфекций.
Кровь позволяет восполнить и объем, и количество эритроцитов вместе с из функцией, и факторы свертывания. Кроме того, врачами медицины катастроф во всем мире используется специальная кровь – 0 группа, с низким титром антител, то есть белков, вызывающих ее отторжение, – поэтому она подходит почти всем. И сейчас такую кровь (не без недостатков, но все же) тестируют на ВИЧ и гепатит. Недостатки – специальные холодильники, система логистики, генераторы для поддержания температуры и, конечно же, обучение самих медиков.
Является ли это ограничением для предпочтения крови в других странах? Нет.
Судите сами. Вот Advanced Trauma Life Support – одно из ведущих пособий по оказанию помощи при тяжелой травме для цивильных медиков медицины катастроф5. В разделе «Шок» мы можем прочитать, что 3 и 4 степень кровопотери обязывает врача использовать компоненты крови, то есть компоненты крови становятся предпочтительными после того, как кровотечение достигнет 30% объема. Для понимания: такую цифру даст любая травматическая ампутация конечности на уровне колена или плеча.
Также в рекомендациях упоминается и 0 группа крови. Если есть возможность – следует подбирать группу, если нет – лить 0. И это – в условиях больницы, где есть лаборатории и компоненты крови!
Теперь давайте посмотрим, чем рекомендуют лечить шок в поле боя.
Для боевых медиков ведущим руководством являются TCCC Guidelines6. И эта «библия» полевой медицины говорит нам, что приоритетной жидкость для инфузионной терапии является именно кровь. И никаких других вариантов. Поскольку в боевых условиях главный приоритет – сохранение жизни раненого любым способом.
Профессор и самоубийство
Но вернемся к Перфторану.
Современные сторонники препарата пытаются аргументировать к тому, что Перфторан «украли» американцы и теперь доведут клинические исследования до конца и станут пользоваться гениальной советской разработкой. Так ли это?
Поищем в главной медицинской базе данных ПабМед исследования на тему Vidaphor – название, под которым Перфторан исследуется в США,– и обнаружим лишь один абстракт на эту тему, авторства некоего Латсона из Техаса, набравший целых 7 (семь) просмотров с момента опубликования статьи в 2019 году. На момент 2020 года препарат так и не получил разрешения FDA, хотя активно используется Мексикой.
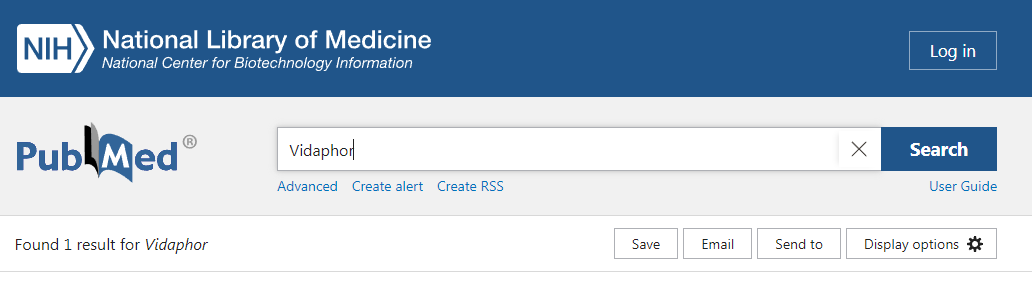
Что же касается самого Перфторана, то на тему этого кровезаменителя все та же ПабМед находит 5 (пять!) рандомизированных исследований, из которых последнее датируется 2008 годом и является проспективным микроисследованием с участием всего лишь 50 пациентов (то есть исследований, отвечающих требованиям доказательной медицины, нет), и 0 (ноль !) исследований препарата при тяжелом кровотечении.
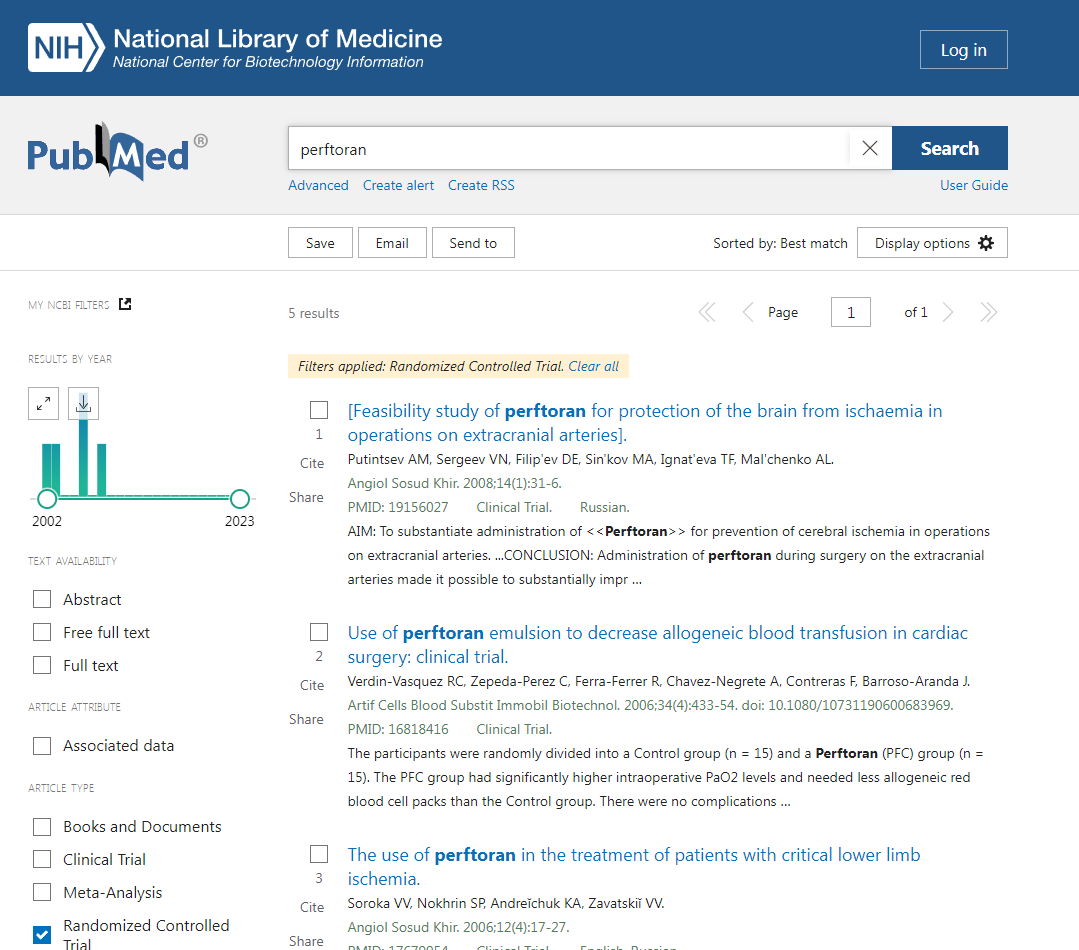
Согласитесь, картина не похожа на то, что Перфторан особо востребован Западом, имеющим действенные инструменты отличия действительно ценного открытия от раздутого обмана.
И вот здесь, вероятно, мы подходим к главной причине, по которой Белоярцев все же решил повеситься зимней ночью 1985 года.
Причиной было не то, что он не выдержал жизни среди завистников и ненавистников. Скорее всего, Белоярцев, будучи действительно талантливым ученым, первым понял бесперспективность дальнейших разработок и осознал, что в условиях, когда ненависть к нему настолько сильна, а «концы» не прошли проверку на прочность, его промах позволит сделать из него пугало не хуже «врачей-вредителей» тридцатых годов.
Примечания
- 1. Chapter 25 - Fluosol®: The First Commercial Injectable Perfluorocarbon Oxygen Carrier
- 2. a. b. Документальное телевидение и интерпретация реальности
- 3. Hemoglobin-Based Blood Substitutes and the Treatment of Sickle Cell Disease: More Harm than Help?
- 4. Artificial Blood: The History and Current Perspectives of Blood Substitutes
- 5. Advanced Trauma Life Support
- 6. TCCC Guidelines 2021




