Острый коронарный синдром – антитромботическая терапия
Острый коронарный синдром (ОКС) – общее название для состояний, при которых резко сокращается или полностью прекращается приток крови к сердцу по коронарным артериям сердца: нестабильной стенокардии и инфаркта миокарда. В 2023 году рабочая группа по лечению острого коронарного синдрома Европейского общества кардиологов разработала руководство по диагностике и лечению пациентов с этой патологией. В предыдущих статьях «Острый коронарный синдром – корона, которой стоит избегать» и «Острый коронарный синдром – принципы оказания первичной помощи» мы начали разбирать главные положения этого Руководства, и сейчас предлагаем вниманию читателя современный взгляд на антитромботические средства, используемые для лечения ОКС1.
Антитромботическая терапия
Антитромботическая терапия – важнейший компонент лечения всех пациентов с острым коронарным синдромом. Выбор ее компонентов и формы проведения, времени ее начала и длительности зависят от множества факторов – и, в первую очередь, от индивидуальных особенностей пациентов. Такое лечение назначают, исходя из оценки баланса между пользой антитромботического средства и риском кровотечений.
Общий подход можно представить в виде схемы.
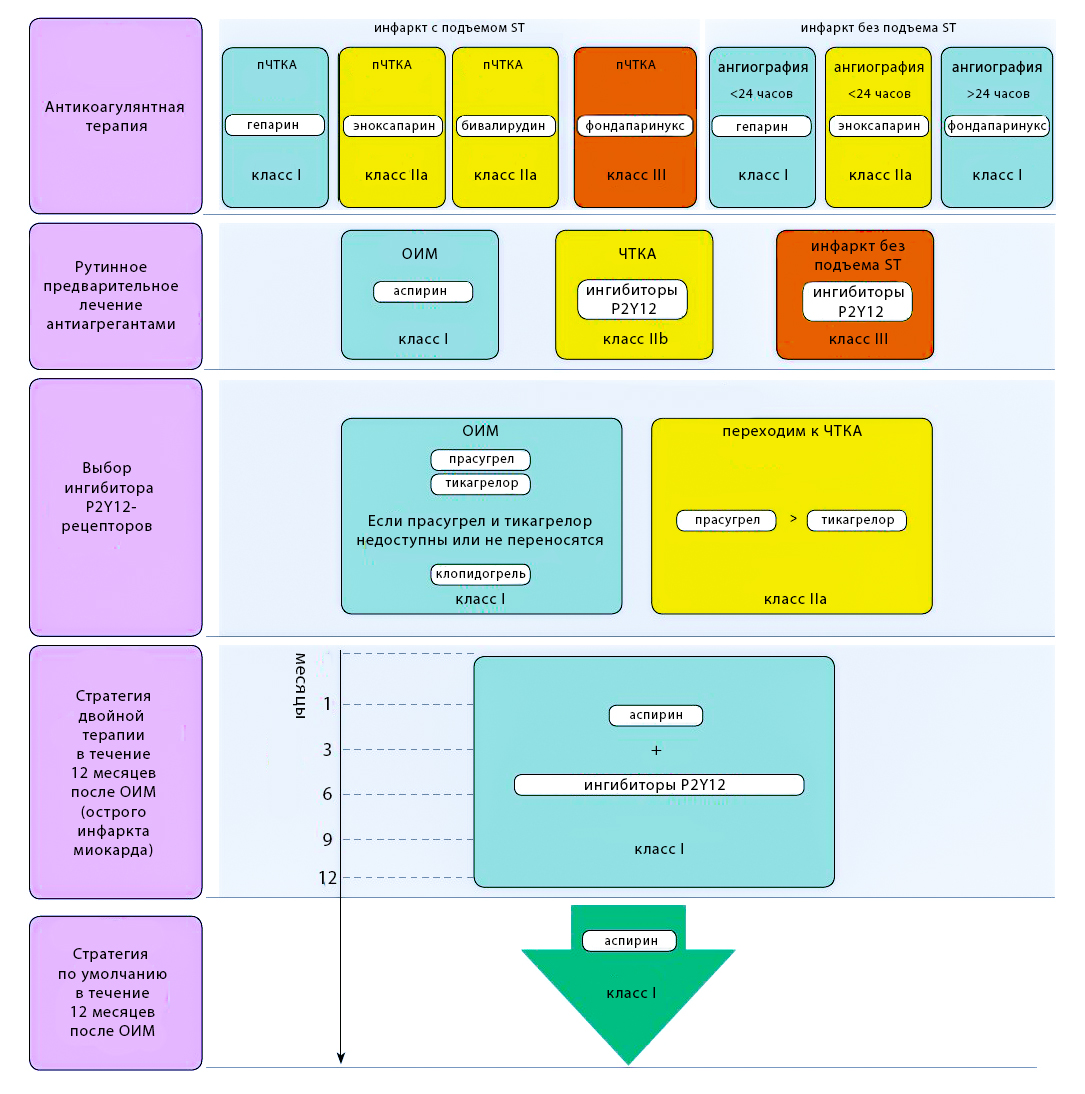
К применению показаны следующие средства.
Антиагреганты
Антиагреганты – один из ключевых компонентов лечения острой фазы ОКС, при назначении которых особенно важен баланс между пользой препарата и риском возможного кровотечения.
Наиболее известным антиагрегантом является ацетилсалициловая кислота (аспирин). Несмотря на недавние исследования, ставившие под сомнение эффективность аспирина у ряда кардиологических пациентов, Европейские рекомендации 2023 года советуют применять его у всех больных с ОКС без противопоказаний к его приему как средство длительного лечения (класс рекомендации I, уровень доказательности А).
Также оптимальной считается и двойная антитромбоцитарная терапия, предусматривающая применение аспирина и прасугрела или тикагрелора. Считается, что всем больным следует в дополнение к аспирину назначать ингибитор P2Y12-рецепторов с последующим переходом на поддерживающую дозу в течение года, если нет высокого риска кровотечения (класс рекомендации I, уровень доказательности А). Пациентам, ранее не получавшим ингибитор P2Y12-рецепторов и являющихся кандидатами для ангиопластики с/без стентированием, рекомендуется прасугрел в нагрузочной дозе 60 мг и поддерживающей – 10 мг/сут или для пациентов в возрасте ≥75 лет или с массой тела <60 кг – 5 мг/ сутки (класс рекомендации I, уровень доказательности В). Выбор тикагрелора не зависит от того, будет ли лечение инвазивным или общетерапевтическим. Его обычно начинают с 180 мг (нагрузочная доза) и переходом в дальнейшем на 90 мг дважды в сутки (класс рекомендации I, уровень доказательности В).
Особенности двойной терапии
Для больных с ОКС, перенесших ангиопластику, рекомендовано сделать выбор в сторону прасугрела, а тикагрелора, поскольку при его применении острый коронарный синдром реже получает негативный клинический исход (смерть, инфаркт/инсульт) без увеличения количества кровотечений. Также рекомендовано прикрывать двойную терапию ингибитором протонной помпы у лиц с высоким риском желудочно-кишечного кровотечения (класс рекомендации I, уровень доказательности А).
Если прасугрел или тикагрелор недоступны или противопоказаны, назначают клопидогрель (Плавикс). Лечение клопидогрелем начинают с дозы 300-600 мг и переходят на 75 мг/сут как поддерживающую (класс рекомендации I, уровень доказательности С).
Особенности применения альтернативных схем терапии
Руководство упоминает и другие схемы терапии, применение которых является дискутабельным.
Так, у пациентов с подозрением на инфаркт миокарда с подъемом ST, которые являются первичными кандидатами на ангиопластику, можно рассмотреть предварительное лечение ингибитором P2Y12-рецепторов. Но если у пациента подозрение на инфаркт миокарда без подъема ST с неясным расположением инфаркт-зависимой артерии и ему запланировали раннее (менее суток) инвазивное вмешательство, то рутинная предварительная терапия ингибитором P2Y12-рецепторов не рекомендована (класс рекомендации III, уровень доказательности А).
Нет в настоящее время достаточно убедительных доказательств и в пользу рутинного применения ингибиторов гликопротеиновых рецепторов (IIb/IIIa) у лиц с ОКС, которым назначена коронарография (класс рекомендации III, уровень доказательности А). Однако применение этих средств можно рассмотреть при оказании экстренной помощи, если нет рефлюкса или тромботических осложнений во время ангиопластики. Другой потенциальной причиной их назначения является высокий риск при инвазивном вмешательстве у пациентов, ранее не получавших ингибиторы P2Y12-рецепторов.
Краткая характеристика антиагрегантов
Ацетилсалициловая кислота
Начальная нагрузочная доза аспирина – 150–300 мг в таблетках или, если пероральный прием невозможен, 75–250 мг внутривенно. Далее переходят на поддерживающую дозу – 75–100 мг/сут. У пациентов с хронической болезнью почек нет необходимости в специальной корректировке дозы.
Ингибиторы P2Y12-рецепторов (перорально или в/в)
Клопидогрель
Начальная нагрузочная доза – 300-600 мг в таблетках. Далее переходят на поддерживающую дозу – 75 мг/сут. У пациентов с хронической болезнью почек нет необходимости в специальной корректировке дозы.
Во время фибринолиза начальная доза составляет 300 мг (75 мг для пациентов в возрасте старше 75 лет).
Прасугрел
Начальная нагрузочная доза прасугрела – 60 мг в таблетках. Далее переходят на поддерживающую дозу – 10 мг/сут. У пациентов с хронической болезнью почек нет необходимости в специальной корректировке дозы. Для пациентов с массой тела менее 60 кг поддерживающая доза – 5 мг/сут. У больных старше 75 лет препарат следует применять с осторожностью.
Перенесенный инсульт является противопоказанием.
Тикагрелор
Начальная нагрузочная доза – 180 мг в таблетках. Далее переходят на поддерживающую дозу – 90 мг дважды в сутки. У пациентов с хронической болезнью почек нет необходимости в специальной корректировке дозы.
Кангрелор
Вводят болюсно 30 мкг/кг внутривенно, после переходят на инфузию 4 мкг/кг/мин в течение по меньшей мере 2 часов.
При переходе с кангрелора на тиенопиридины (клопидогрель, прасугрел) их вводят в нагрузочной дозе (клопидогрель – 600 мг, прасугрел – 60 мг) сразу после отмены кангрелора. Также прасугрел можно вводить за 30 мин до прекращения инфузии кангрелора во избежание потенциального медикаментозного взаимодействия. Тикагрелор следует использовать во время ангиопластики, чтобы минимизировать потенциальный разрыв в ингибировании тромбоцитов во время переходной фазы.
Ингибиторы гликопротеиновых рецепторов (IIb/IIIa)
Эптифибатид
Эптифибатид – синтетический циклический гептапептид, содержащий 6 аминокислот и меркаптопропиониловый остаток дезаминоцистеинил, его вводят двойным болюсом 180 мкг/кг в/в с интервалом 10 мин и после проводят вливание продолжительностью до 18 часов со скоростью 2,0 мкг/кг/мин.
Противопоказано пациентам с терминальной стадией почечной недостаточности и перенесенным внутримозговым кровоизлиянием, ишемическим инсультом в течение 30 дней, фибринолизом или количеством тромбоцитов <100 000/мм3
Тирофибан
Тирофибан – это непептидный антагонист гликопротеиновых IIb/IIIa-рецепторов. Его также вводят сначала болюсно (25 мкг/кг в/в в течение 3 минут), а потом переходят на инфузию со 0,15 мкг/кг/мин на протяжении до 18 часов.
Тирофибан противопоказан пациентам с перенесенным внутримозговым кровоизлиянием, ишемическим инсультом в течение 30 дней, фибринолизом или количеством тромбоцитов менее 100 000/мм3.
В следующей статье мы познакомим вас с антикоагулянтами.




