Вакцинированный больной – какова угроза обществу?

Сейчас уже все мы знаем, что вакцинированные лица гораздо меньше заражаются и болеют COVID-19, но что происходит при так называемых «прорывных» инфекциях, когда защита оказывается несостоятельной и вакцинированный все же заболевает?
Антиваксы любят утверждать, что такой человек гораздо опаснее заболевшего невакцинированного – мол, у вакцинированного болезнь протекает легко, часто бессимптомно, но все же он болеет, то есть выделяет вирус в окружающую среду. Больного невакцинированного видно сразу – а больной вакцинированный незаметен и часто и сам не знает, что болен.
Давайте посмотрим, так ли это.
Известно, что распространение вирусной инфекции зависит от четырех основных параметров:
- инфицирование (заражение),
- viral load (вирусная нагрузка), т.е. количество/концентрация вируса в тканях организма,
- передача (от больного человека здоровому),
- степень тяжести заболевания.
Таким образом, если считать, что антиваксы правы, то должно получиться, что равное количество невакцинированных и вакцинированных одинаково заразятся, будут иметь одинаковую вирусную нагрузку, заразят одинаковое количество людей и будут болеть одинаково.
Вакцинация и инфицирование
Вирус SARS-CoV-2 проникает в наш организм через слизистые. Частицы слюны больного, несущие в себе возбудителя, попадают на слизистую выстилку носоглотки и глаз, вирус связывается с рецепторами ACE2 эпителиальных клеток и проникает в них. Более подробно и наглядно процесс показывает, например, видео A Virus Attacks a Cell от Vaccine Makers Project.
Вакцинация критическим образом влияет на этот процесс. Дело в том, что, вакцина, стимулируя оба звена иммунитета (гуморальный, обеспечиваемый в основном антителами, и клеточный), стимулирует сразу несколько видов антител, в том числе антитела класса IgA, находящиеся на поверхности слизистых оболочек и в слюне. IgA первыми «встречают» вирус и начинают нейтрализировать его на самых ранних этапах, уменьшая тем самым вероятность связывания с рецепторами ACE2 и проникновения в клетку.
Это не теоретические измышления. Существует целый ряд исследований, специально изучавших количество и качество антител после вакцинации1. В частности, оказалось, что IgA не только действительно встречаются у переболевших и вакцинированных на слизистых, но и их концентрация на слизистой носа была в 15 раз выше их концентрации на слизистой полости рта – а это основной «плацдарм» попадания вируса в организм2.
Также оказалось, что уровни IgA на слизистой четко коррелируют с выраженностью системного иммунного ответа: после вакцинации двумя дозами Модерны их уровень на слизистой вырастал и, соответственно, через 6 месяцев снижался – точно так же, как возрастал и снижался поствакцинационный иммунитет после этой вакцины3.
А вот у невакцинированных этих антител не имеется – поэтому их защита пропускает вирус в гораздо большем количестве.
Вакцинация и вирусная нагрузка
Вирусной нагрузкой принято называть количество вируса в анализируемой жидкости организма. Она напрямую зависит от репликации – то есть деления (размножения) вируса. Чем больше вирусная нагрузка, тем больше вирусных частиц больной выделяет на других человек. И чем больше вирусных частиц попадет в организм здорового, тем больше вероятность, что он заболеет.
Нечто подобное происходит и с бактериальными инфекциями – если в стакане воды, например, будет одна шигелла, велика вероятность, что выпивший ее человек не заболеет. А вот если 100 – обязательно.
Но вернемся к вакцинированным и невакцинированным.
Вакцинация «тренирует» Т-лимфоциты (тот самый клеточный иммунитет) мгновенно распознавать вирус и инфицированные им клетки. После распознавания они подвергаются атаке и уничтожаются. Такой иммунитет у вакцинированных мРНК вакцинами появляется уже где-то на 10 день после вакцинации и держится не менее 6 месяцев4.
У невакцинированных же Т-лимфоциты не обучены, поэтому пока не начнет формироваться иммунный ответ, вирус может свободно реплицироваться, ничто ему в этом не мешает. Фаза формирования иммунного ответа в среднем длится неделю – и таким образом целую неделю невакцинированные выделяют в разы больше вирусных частиц, чем заболевшие вакцинированные.
Вакцинации и передача инфекции от человека к человеку
Однако вакцинированный заболел – то есть ни гуморальный, ни клеточный иммунитет полноценно не справились с защитой. Выделит ли он ровно столько же вирусных частиц, что и невакцинированный?
Нет.
В любом случае и антитела, и Т-клетки будут уменьшать выраженность инфекции, а вместе с ней – и количество вирусных частиц, которые будут передаваться окружающим. Ведь вирус, для того, чтобы передаться, должен находиться в верхних дыхательных путях и полости рта – где у вакцинированных его продолжают атаковать IgA, – а до того еще и попасть в них, преодолев защиту Т-лимфоцитов и другого класса антител, IgG. Исследования показывают, что у бессимптомных пациентов вирусная нагрузка в дыхательных путях была в 2 раза ниже, чем у лиц, у которых COVID-19 протекал симптомно. То есть чем выраженнее проявления болезни, тем больше человек опасен для окружающих5.
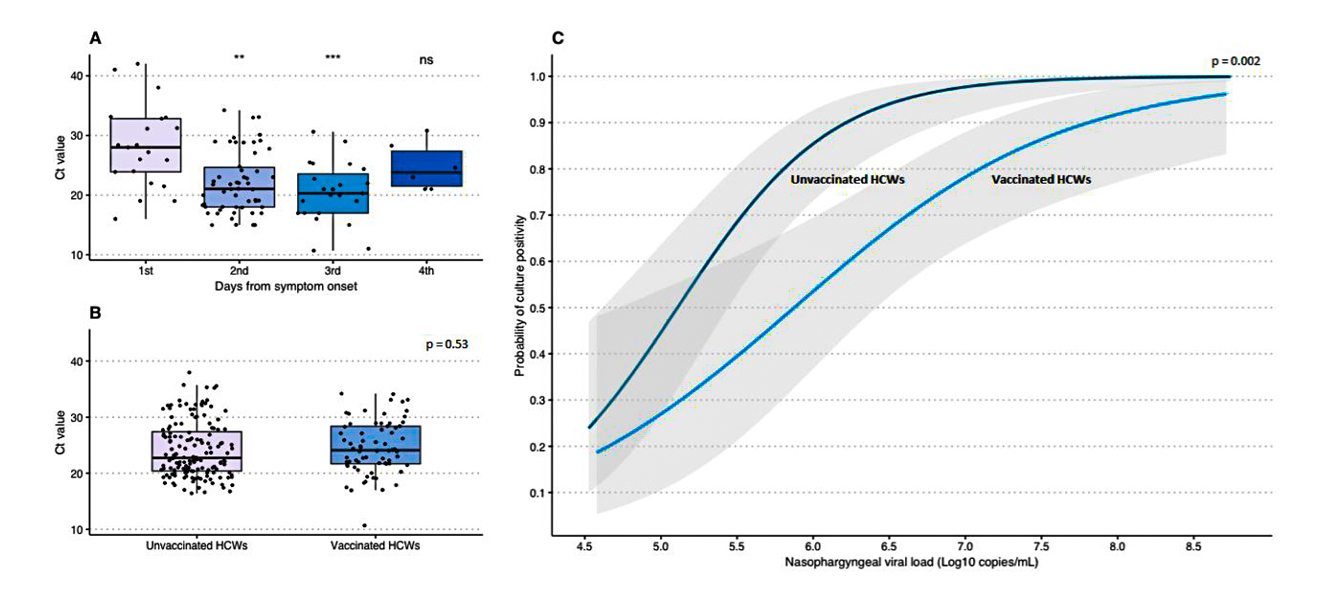
Есть и непосредственные исследования (например, «Virological characteristics of SARS-CoV-2 vaccine breakthrough infections in health care workers»), подтверждающие, что у заболевших вакцинированных вирусная нагрузка меньше, чем у заболевших невакцинированных – то есть при прочих равных условиях вакцинированный заразит меньшее количество людей6.
Статистика Великобритании говорит, что среди членов семей вакцинированных было на 50% меньше новых инфицированных, чем среди членов семей невакцинированных7. А Нидерланды, которые изучали аналогичные показатели для высокозаразного штамма Дельта, обнаружили, что полностью вакцинированные члены семьи в случае болезни могли заразить своих близких лишь в 47% случаев8.
Вакцинация и уменьшение выраженности симптомов
Почему так важно болеть легче (кроме того, что у легких больных меньше вирусная нагрузка)? Все просто – тяжелый больной больше кашляет, чаще и интенсивнее дышит (потому что ему не хватает кислорода), а чем интенсивнее он кашляет и дышит, тем активнее он выбрасывает вирусные частицы.
Статистика говорит нам, что невакцинированные в 5 раз чаще заболеют симптомно (то есть с проявлениями болезни), чем вакцинированные. Вот, например, израильский МОЗ дает следующие цифры для риска тяжелого течения на 100 тысяч человек:
Лица 80-89 лет:
- невакцинированные – 42,
- вакцинированные 3 дозами – 1 (в 40 раз ниже).
Лица 70-79 лет:
- невакцинированные – 31,
- вакцинированные 3 дозами – 1.3 (в 23 раза ниже).
Лица 60-69 лет:
- невакцинированные – 51,
- вакцинированные 3 дозами – 0.6 (в 85 раз ниже).
Лица 50-59 лет:
- невакцинированные – 42,
- вакцинированные 3 дозами – 0.1 (в 420 раз ниже).
Несмотря на убеждение, что якобы невакцинированные симптомные больные раньше понимают, что больны, и сразу принимают меры безопасности, изолируясь, статистика говорит, что на самом деле симптомные больные ответственны за большее число заражений. Вот, например, данные исследования, в котором отследили 8800 контактов 730 инфицированных лиц9.
Есть и еще один статистически достоверный вывод: большее число симптомного течения болезни фиксируется среди тех, кто контактировал с симптомными, а не с бессимптомными больными. Бессимптомный больной с большей степенью вероятности заразит другого так, что тот тоже будет болеть бессимптомно, а вакцинированные, как мы уже говорили выше, в пять раз меньше, чем невакцинированные, имеют шансы симптомного течения COVID-19.
Существуют и исследования, доказывающие, что вакцинация снижает риск не только симптомного, но и бессимптомного течения болезни – как, например, наблюдение за медработниками (группа риска) в Калифорнии, которое показало, что только у 1,2% вакцинированных был позитивный ПЦР10.
Все эти данные напрямую показывают нам, что вакцинация способна предотвратить даже заражение, а не только тяжелое течение заболевание и смерть, и, таким образом, затормозить и остановить распространение эпидемии. Медицина уже доказала, что масштабной вакцинацией можно уничтожать инфекционные заболевания – и если каждый из нас будет ответственным и защитит себя и близких, не минует чаша сия и COVID-19.
Примечания
- 1. Intramuscular SARS-CoV-2 vaccines elicit varying degrees of plasma and salivary antibody responses as compared to natural infection
- 2. Detection of persistent SARS-CoV-2 IgG antibodies in oral mucosal fluid and upper respiratory tract specimens following COVID-19 mRNA vaccination
- 3. A mucosal antibody response is induced by intra-muscular SARS-CoV-2 mRNA vaccination
- 4. Early T cell and binding antibody responses are associated with COVID-19 RNA vaccine efficacy onset
- 5. Transmissibility of COVID-19 depends on the viral load around onset in adult and symptomatic patients
- 6. Virological characteristics of SARS-CoV-2 vaccine breakthrough infections in health care workers
- 7. Impact of vaccination on household transmission of SARS-COV-2 in England
- 8. Vaccine effectiveness against SARS-CoV-2 transmission to household contacts during dominance of Delta variant (B.1.617.2), August-September 2021, the Netherlands
- 9. COVID-19 Transmission Dynamics Among Close Contacts of Index Patients With COVID-19
- 10. SARS-CoV-2 Infection after Vaccination in Health Care Workers in California




