6 механизмов, с помощью которых бактерии противостоят антибиотиками
Антибиотикорезистентность – главная беда современной фармакологии. Какие бы новые лекарственные средства не изобретались, микроорганизмы через какое-то время находят способ уходить из-под их действия. Более того, они успешно «учат» этому другие бактерии, причем даже не обязательно относящиеся к тому же виду, что и они сами.
Эталонным вариантом противостояния микробов и антибиотиков является продукция бета-лактамаз, которые вырабатываются и грамположительными, и грамотрицательными, и даже анаэробными патогенами. Эти ферменты разрушают бета-лактамное кольцо, основу целого ряда антибиотиков: пенициллинов, цефалоспоринов, карбапенемов и монобактомов.
Именно для преодоления этого специфического механизма резистентности антибиотики пенициллинового ряда «прикрывают» так называемыми ингибиторами бета-лактамаз: клавуланатом, сульбактамом, тазобактамом и другими соединениями. Однако бактерии научились обходить и их1.
Как они это делают?
Бета-лактамы против бактерий
Для того, чтобы объяснить, как микроорганизмы противодействуют антибиотикам, сначала нужно посмотреть, каким образом антибиотик может проникнуть внутрь бактерии, чтобы уже там, внутри клетки, произвести свое разрушающее действие.
Самая главная преграда в этом случае – клеточная стенка.
Клеточная стенка – это своеобразный «доспех», который имеется у большинства бактерий. Он оберегает их от воздействия окружающей среды и играет критическую роль при делении. Бета-лактамные антибиотики нарушают ее синтез и тем приводят бактерии к смерти.
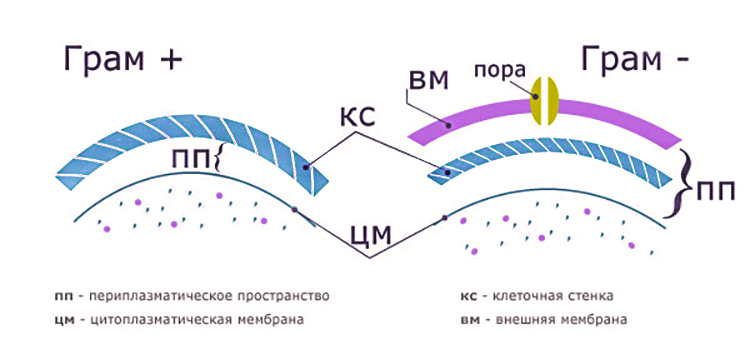
Строение клеточной стенки неодинаково у разных видов микроорганизмов.
Так, например, клеточная стенка грамотрицательных бактерий покрыта дополнительной внешней фосфолипидной мембраной, внешняя часть которой образована липополисахаридами, через которую крайне плохо проходят липофильные вещества. Именно поэтому бета-лактамы так плохо работают против этого вида микробов (феномен природной устойчивости).
Антибиотики преодолевают внешнюю мембрану двумя способами:
- Через поры в мембране (так проникают через мембрану гидрофильные молекулы).
- Через липидный бислой (так приникают гидрофобные соединения, например аминогликозиды, рифамицин, эритромицин).
Знание строения стенки и пути проникновения антибиотиков помогает понять основные механизмы резистентности, а также их отличие у грамотрицательных и грамположительных бактерий.
Так как бета-лактамные антибиотики преимущественно представлены гидрофильными веществами, то обычно они используют первый вариант преодоления внешней мембраны.
Механизмы резистентности к бета-лактамным антибиотикам
Противодействие бактерий бета-лактамным антибиотикам происходит по правилу «Шесть П»:
- Пенетрация.
- Поры.
- Помпы.
- Пенициллазы.
- Пенициллин связывающий протеин
- Пептидогликан.
Первое «П» обусловлено особенностями бета-лактамов. Они плохо пенетрируют, то есть плохо проникают внутрь клетки человека, поэтому внутриклеточные возбудители (например, риккетсии или легионеллы) избегают их действия.
Поры
Среди белков внешней мембраны бактерий доминируют интегральные β-структурированные белки, предназначенные для пассивной диффузии гидрофильных молекул с молекулярной массой не более 600 Да. Они образуют трансмембранные водонаполненные каналы (или поры), которые обеспечивают обмен низкомолекулярными веществами между клеткой и внешним окружением.
Бета-лактамы (мелкие гидрофильные молекулы) используют их для проникновения внутрь грамотрицательной бактерии. Уменьшение количества пор на внешней мембране или изменение качественного состава белков, входящих в состав пор (так называемые «порины») приводит к тому, что бактерия уходит из-под влияния антибиотика.
Так, например, защищаются штаммы Providencia stuartii, нечувствительные к цефепиму, цефотаксиму и эртапенему, – они снижают экспрессию поринов OmpF и OmpC на своей клеточной стенке.
А резистентные штаммы Enterobacter aerogenes уменьшают количество пор2.
Помпы
Другое название помп – а эффлюксные насосы, так называемая «система активного выведения антибиотика», которая позволяет бактерии выкачать его назад, даже если он проник в клетку. Помпы могут быть настолько эффективны, что антибиотик не достигает необходимой концентрации.
Впервые о существовании системы активного выведения антибиотиков из микробной клетки начали говорить в конце 70-х годах на примере резистентности к тетрациклинам. Система активного выведения является примером класса транспортеров, задействованных в поглощении необходимых питательных веществ и ионов извне и выделении продуктов метаболизма, а также в процессе взаимодействия между клетками и окружающей средой. Бактериальная система эффлюкса подразделяется на пять семейств, входящих в две группы: однокомпонентные цитоплазматические транспортеры, осуществляющие эффлюкс через цитоплазматическую мембрану, и мультикомпонентные, состоящие не только из цитоплазматических транспортеров, но и из протеинового канала внешней мембраны и мембранного белка слияния. Мультикомпонентные транспортные системы катализируют эффлюкс через цитоплазматическую и внешнюю мембраны.
Интересно, что гены системы эффлюкса присутствуют как у резистентных, так и у чувствительных штаммов. Таким образом, возникает вопрос: почему часть микроорганизмов является устойчивыми к антибактериальным препаратам, а другая нет?
Вероятно, это связано с тем, что для большинства резистентных штаммов уровень экспрессии генов, задействованных в системе эффлюкса, значительно выше, чем у представителей «дикого» типа3.
Пенициллазы
Пенициллазы – это те самые бета-лактамазы, о которых мы уже говорили выше. Это специфическая группа ферментов, нацеленная на бета-лактамное кольцо, отличительный признак группы антибиотиков. При этом бета-лактамазы могут обладать как широким спектром действия, так и воздействовать на какой-то конкретный антибиотик.
Все известные к настоящему времени бета-лактамазы делятся на четыре класса, в пределах которых ферменты характеризуются общностью свойств и аминокислотной гомологией. Классы А, C и D относятся к ферментам серинового типа (по аминокислоте, находящейся в активном центре). Ферменты класса В относятся к металлоэнзимам, поскольку в качестве кофермента в них присутствует атом цинка.
Также для возможности оценить клиническую роль и отследить уровень резистентности к определенным классам антибиотиков существует еще одна классификация бета-лактамаз, функциональная. В ее основе лежит способность ферментов гидролизировать определенные классы бета-лактамов, а также по их отношению к бета-лактамным ингибиторам (клавулоновой кислоте, сульбактаму и тазобактаму).
Так, выделяют цефалоспориназы, чьи плазмидопосредованные гены резистентности не имеют широкого распространения среди клинически значимых микроорганизмов; сериновые бета-лактамазы, наиболее большая группа бета-лактамаз; и металло-бета-лактамазы, которые изначально отличались от всех ферментов способностью гидролизировать карбапенемы, но на данный момент известно несколько ферментов серинового класса, обладающих той же активностью.
ПСП
ПСП (ПСБ) – это устойчивый пенициллинсвязывающий протеин (белок), из-за наличия которого даже в присутствии бета-лактамных антибиотиков синтез пептидогликана не нарушается и микроорганизм выживает. Такие белки являются ферментами и относятся к транспептидазам. Они катализируют последние стадии образования пептидогликана клеточной стенки бактерий («сшивают» пептидогликан) и могут находиться как в цитоплазме, так и в связанном с мембраной состоянии.
В норме бета-лактамы с целью блокады синтеза пептидогликана и, как следствие, клеточной стенки, прилипают к активному центру этого фермента и затыкают его. Синтез пептидогликана нарушается, бактерия лишается клеточной стенки и погибает.
Пептидогликан
А, вернее, его отсутствие.
Некоторые бактерии не содержат пептидогликановый слой в составе своей стенки. Эти бактерии обладают истинной природной резистентностью. Этот механизм защиты считается самым мощным из существующих.
Наиболее устойчивые бактерии задействуют сразу несколько из приведенных выше механизмов.
При этом надо учесть, что некоторые грамотрицательные бактерии исходно нечувствительны к бета-лактамам из-за особенностей своей внешней мембраны, а грамположительные бактерии не могут защищаться при помощи снижения экспрессии пор или модификации поринов.
Также при выборе антибиотика нужно помнить и о том, что бета-лактамазы, помимо специфичности к конкретному антибиотику, могут оказывать влияние и на другие антибиотики группы. Поэтому неэффективность лечения каким-то одним из представителей бета-лактамов требует не замены его на «более мощный», а смены группы антибиотиков.
Примечания
- 1. бета-лактамы
- 2. Outer membrane permeability and antibiotic resistance
- 3. Two functions of the C-terminal domain of Escherichia coli Rob: mediating "sequestration-dispersal" as a novel off-on switch for regulating Rob's activity as a transcription activator and preventing degradation of Rob by Lon protease




